Ghidul analizelor medicale
Valori de referință, interpretare și pregătire pentru recoltare — sânge, urină, hormoni, imagistică
Preambul
↑ SusRolul analizelor medicale în medicina modernă
Analizele de laborator reprezintă un pilon fundamental al practicii medicale contemporane, oferind o fereastră obiectivă asupra proceselor biochimice și fiziologice din organism. Aceste investigații sunt esențiale într-un spectru larg de contexte clinice, de la evaluările de rutină menite să prevină afecțiuni, până la diagnosticarea precisă a bolilor, monitorizarea eficacității unui tratament și evaluarea prognosticului.
Un set de analize uzuale, efectuat anual, poate evalua funcțiile principalelor organe, precum ficatul, rinichii și glanda tiroidă, și poate identifica precoce factori de risc pentru boli cronice, cum ar fi diabetul zaharat sau afecțiunile cardiovasculare. Prin cuantificarea markerilor specifici, medicul obține indicii esențiale care, coroborate cu examenul clinic și istoricul pacientului, permit depistarea problemelor de sănătate în stadii incipiente, adesea înainte de manifestarea simptomelor.
Medicina 3.0 — de ce biomarkerii sunt fundamentali
Paradigma care tratează pacientul, nu boala

Medicina 3.0 — evaluare holistică, tratament personalizat
| Dimensiune | 🏥 Med. 1.0 | 💊 Med. 2.0 | 🔬 Med. 3.0 |
|---|---|---|---|
| Abordare | Empirică, pe simptome observabile | Protocol standard pe diagnostic de boală | Protocol personalizat per pacient, nu per boală |
| Timing intervenție | Când simptomele devin evidente | Când diagnosticul este confirmat | Înainte de boală — prevenție activă pe date obiective |
| Instrumentul central | Examen clinic vizual | Analize standard + ghiduri de tratament | Biomarkeri extinsi + date longitudinale + context de viață |
| Valori de referință | Nu există sistematizate | „Normal" = intervalul populației generale | „Optim" = intervalul funcțional al acestui pacient |
| Tratamentul | Remedii empirice, plante | Protocol universal: aceeași boală = același medicament | Personalizat: același diagnostic, tratamente diferite per pacient |
| Rolul pacientului | Pasiv — urmează indicațiile | Semi-activ — se conformează protocolului | Activ — CEO al propriei biologii, decizii informate |
01 · Detectare precoce
Biomarkerii identifică disfuncțiile cu ani înainte ca simptomele să apară. Medicina 3.0 intervine în faza reversibilă, nu după ce organele sunt lezate.
02 · Evaluare holistică
Niciun biomarker nu există în izolare. Un LDL crescut interpretrat fără HDL, trigliceride, inflamație (hs-CRP) și context metabolic nu spune nimic relevant.
03 · Terapie personalizată
Două persoane cu același diagnostic pot necesita intervenții complet diferite. Medicina 3.0 adresează persoana din spatele diagnosticului, nu diagnosticul.
De ce contează acest ghid pentru tine: Valorile din paginile următoare sunt instrumente de navigare biologică, nu simple cifre. Înțelegând ce măsoară fiecare parametru și din ce tip de probă provine, poți purta o conversație informată cu medicul tău și poți lua decizii active despre propria sănătate — esența Medicinei 3.0.
Demistificarea "intervalului de referință": de ce "normal" este un concept relativ
Fiecare buletin de analize prezintă rezultatele pacientului în comparație cu un „interval de referință” sau „valori normale”. Este esențial de înțeles că acest interval nu reprezintă o limită absolută între sănătate și boală, ci un concept statistic. Aceste intervale sunt stabilite prin testarea unui număr mare de indivizi considerați sănătoși și reprezintă, de obicei, intervalul în care se încadrează 95% din rezultatele acestei populații. Prin urmare, o valoare situată ușor în afara acestui interval nu indică în mod automat prezența unei patologii. Interpretarea corectă depinde de o multitudine de factori, ceea ce face ca noțiunea de „normal” să fie extrem de relativă.
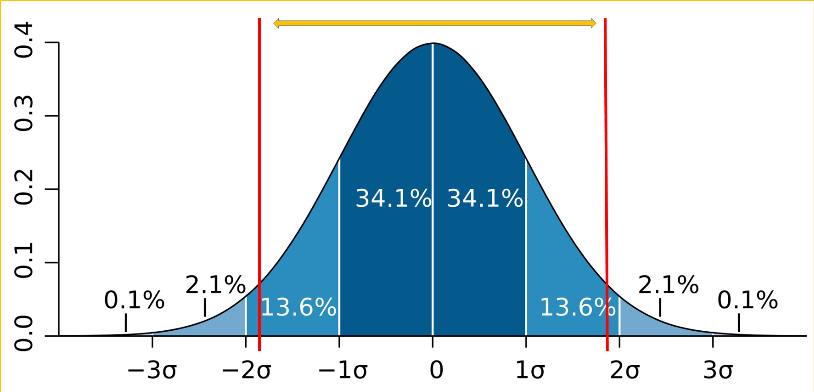
Intervalul de referință — concept statistic, nu limită absolută.
Unul dintre cei mai importanți factori de variabilitate este metodologia utilizată de laborator. Diferite laboratoare pot folosi aparatură, reactivi și tehnici analitice distincte, ceea ce duce la intervale de referință diferite pentru același parametru. De exemplu, intervalul de referință pentru TSH (hormonul de stimulare tiroidiană) la un laborator poate fi 0.27-4.20 µUI/mL, în timp ce la altul poate fi 0.35-4.94 µUI/mL. O persoană care își monitorizează funcția tiroidiană și efectuează analize la laboratoare diferite ar putea observa o modificare a valorii absolute a TSH-ului care nu reflectă o schimbare fiziologică reală, ci doar o diferență de calibrare. Din acest motiv, pentru monitorizarea pe termen lung a unei condiții medicale, este recomandată efectuarea analizelor la același laborator pentru a asigura consistența și comparabilitatea rezultatelor.
Pe lângă variația inter-laborator, factorii fiziologici individuali joacă un rol crucial. Vârsta, sexul și statusul fiziologic, precum sarcina, influențează semnificativ majoritatea parametrilor biologici. De exemplu, valorile normale ale hemoglobinei sunt diferite la bărbați față de femei, iar creatinina serică variază în funcție de masa musculară, fiind în general mai mare la bărbați. În timpul sarcinii, mulți parametri se modifică fiziologic; progesteronul atinge niveluri foarte înalte, în timp ce TSH-ul tinde să scadă, în special în primul trimestru. Stilul de viață are, de asemenea, un impact considerabil. Dieta, nivelul de activitate fizică, fumatul și stresul pot altera temporar sau cronic anumiți markeri. Un efort fizic intens poate duce la o creștere tranzitorie a proteinelor în urină, iar o dietă bogată în proteine poate crește nivelul ureei serice. Rezultatele anormale sunt adesea marcate vizual pe buletinul de analize (încadrate într-un chenar sau colorate cu roșu) pentru a atrage atenția, însă semnificația clinică a acestor abateri trebuie stabilită exclusiv de către medic. Acesta va integra rezultatul în contextul clinic complet al pacientului, transformând o simplă cifră într-o informație relevantă pentru starea de sănătate individuală.
Pregătire
↑ SusGhid de pregătire pentru recoltare: asigurarea acurateții rezultatelor
- Recomandări generale (`a jeun`): este recomandabil ca probele de sânge să se recolteze dimineața (7.30-10.30). Majoritatea analizelor (biochimie, profil lipidic, glicemie) necesită repaus alimentar (`a jeun`) de 12-14 ore înainte de recoltare. În acest interval este permis consumul de apă. Se recomandă repaus în noaptea precedentă și 30 minute înaintea recoltării.
- Restricții: se recomandă abstinența de la consumul de alcool cu cel puțin 72 de ore înainte și evitarea efortului fizic intens în ziua premergătoare. Consumul de alimente, în special cele bogate în grăsimi, poate crește semnificativ nivelul trigliceridelor și poate afecta alți parametri, invalidând rezultatele.
- Excepții: în cazul afecțiunilor acute se pot recolta analize în regim de urgență – hemoleucograma, PCR sau în cazul anumitor hormoni ce trebuie recoltați la ora sau in ziua precizată de medicul curant (cortizolul, progesteronul etc);
- Alte mențiuni: atunci când urmați un tratament medicamentos întrebați întotdeauna medicul curant dacă este nevoie sau nu să opriți tratamentul pentru a recolta probe de laborator și precizați acest lucru în momentul recoltării.
Indicații pentru EXAMENUL SUMAR și alte determinări urinare SPOT
Proba ideală este prima urină de dimineață, fiind mai concentrată și reflectând fidel statusul metabolic și renal. Pentru a preveni contaminarea, este crucială recoltarea din "jetul mijlociu":
- Se efectuează o igienizare prealabilă a zonei genitale cu apă și săpun.
- Se elimină primul jet de urină în toaletă.
- Se colectează porțiunea de mijloc (aprox. 15-20 mL) direct în recipientul steril (urorecoltor).
Determinările diverșilor analiți din urina spot este indicată în cazurile în care nu poate fi recoltată întreaga cantitate de urină din 24h: copii mici, persoane necooperante, etc. Dacă pacientul nu poate furniza volumul urinar în 24h, laboratorul va efectua determinarea analitului din urina spot / eșantion, emisie spontană.
- Recomandări de transport: proba trebuie adusă la laborator în maximum 2 ore. Dacă acest interval nu poate fi respectat, proba se poate păstra la frigider (2-8°C). Termenul maxim de păstrare la frigider este de 6-8 ore pentru sumarul de urină și de până la 18 ore pentru alte determinări. Pacientul va comunica laboratorul ora la care a efectuat recoltarea.
- Notă: dacă aveți de efectuat și sumarul de urină și urocultura, puteți recolta un singur eșantion de urină respectând instrucțiunile de recoltare pentru urocultură (jet mijlociu, igienizare).
- Alte mențiuni pentru recoltarea probelor urinare la sugari: se îndepărtează hârtia care acoperă banda adezivă; se plasează punguța sterilă în jurul orificiului genito-urinar (pentru băieți: penisul trebuie să fie plasat în interiorul punguței pentru colectarea urinei; pentru fetițe: vulva trebuie plasată în deschiderea pungii de colectare a urinei, astfel încât să fie acoperită și partea superioară a organelor genitale); după recoltare, punguța se leagă pentru a împiedica scurgerea urinei.
pentru RECOLTAREA URINEI DIN 24 ORE
Recoltarea corectă este esențială pentru teste specifice precum: clearance-ul la creatinină (pentru evaluarea funcției de filtrare a rinichilor), proteinele totale urinare, raportul albumină/creatinină (uACR), cortizolul liber urinar și metanefrinele urinare. Se folosește un recipient curat, de 2-3 litri.
Se recomandă evitarea folosirii excesive a diureticelor, expunerea la temperaturi ridicate și se vor respecta indicațiile medicului referitoare la administrarea medicației curente.
Procedura standard de recoltare:
- Pasul 1 (Ex. Ora 7:00 dimineața): Pacientul urinează la toaletă. Această primă urină SE ARUNCĂ. Se notează ora exactă (ex. 7:00) ca fiind ora de început.
- Pasul 2 (Următoarele 24h): Din acel moment, se colectează absolut toată urina produsă în recipientul mare. Nu se urinează direct în recipientul mare, ci într-unul mai mic, curat, apoi se toarnă în cel mare.
- Pasul 3 (Păstrare): Recipientul se păstrează pe tot parcursul celor 24 de ore într-un loc răcoros, ferit de lumină, sau la frigider (2-8°C).
- Pasul 4 (Ultima urină): A doua zi, la aceeași oră fixă (în exemplul nostru, ora 7:00), pacientul urinează pentru ultima dată (chiar dacă nu simte nevoia imperioasă). Această urină SE ADAUGĂ în recipientul de colectare.
- Pasul 5 (Transport): Întregul recipient se transportă de urgență la laborator. Se notează volumul total colectat pe recipient. Pentru unele analize, laboratorul poate solicita doar un eșantion de 15-20 mL din volumul total, omogenizat. Verificați cerința laboratorului.
pentru UROCULTURĂ:
- Recomandări generale: recoltarea se face din jetul de mijloc (aprox. 20 mL) direct în recipientul steril. Aceasta presupune o igienizare prealabilă a zonei genitale cu apă și săpun, eliminarea primului jet în toaletă și colectarea celui mijlociu. Analiza se va efectua înainte de administrarea tratamentului cu antibiotice (sau la minim 7 zile după).
- Recomandări de transport: proba trebuie adusă la laborator în maximum 2 ore. Dacă acest interval nu poate fi respectat, proba se poate păstra la frigider (2-8°C) pentru până la 24 de ore (urina fiind un bun mediu de cultură). Pacientul va comunica laboratorul ora la care a efectuat recoltarea.
- Alte mențiuni pentru recoltarea probelor urinare la sugari: se îndepărtează hârtia care acoperă banda adezivă; se plasează punguța sterilă în jurul orificiului genito-urinar (pentru băieți: penisul trebuie să fie plasat în interiorul punguței pentru colectarea urinei; pentru fetițe: vulva trebuie plasată în deschiderea pungii de colectare a urinei, astfel încât să fie acoperită și partea superioară a organelor genitale); după recoltare, punguța se leagă pentru a împiedica scurgerea urinei;
- Notă: recoltarea uroculturii se efectuează înaintea începerii tratamentului antibiotic; pentru monitorizarea răspunsului la tratamentul antibiotic este indicată repetarea recoltării după 2 – 7 zile de la ultimă doză de antibiotic administrată; dacă recoltarea se efectuează sub tratament antibiotic, acest lucru trebuie precizat (posibile rezultate fals negative).
Recoltarea probei de urină la copii – recipient pentru urină pediatrică. Înainte de recoltarea probei, regiunea urogenitală a copilului trebuie spălată cu apă și săpun. În cazul unui băiat, retrageți prepuțul și spălați penisul cu apă și săpun și uscați-l cu un șervețel steril de la uretră spre exterior. Părintele trebuie să se asigure că regiunile pubiene și perineale sunt uscate. Vă rugăm să îndepărtați hârtia care acoperă banda adezivă a recipientului special și apoi să o atașați ferm de regiunea perineală, astfel încât rectul să fie pe exteriorul recipientului. După fixare, verificați punga la fiecare 10 – 20 de minute După colectarea probei, legați punga astfel încât să devină un recipient închis. Ce trebuie evitat: înainte de recoltarea probei, nu aplicați unguente sau pudră pentru copii transferând proba din punga specială într-un recipient de plastic (risc de contaminare) colectarea probei din oliță sau din scutece contaminarea probei din cauza unei perioade mai lungi de 2 ore de la recoltare până când este adusă la laborator Recoltarea urinei trebuie efectuată înainte de a începe un tratament cu antibiotic. Pentru a monitoriza eficiența tratamentului, urina trebuie colectată la cel puțin 3 zile după administrarea ultimului antibiotic. Vă rugăm să anunțați personalul medical de laborator dacă colectarea urinei a fost efectuată în timpul tratamentului cu antibiotic și ce antibiotic a fost utilizat.
pentru TESTUL ADDIS:
-
Testul Addis (sau sedimentul urinar cantitativ timp de 24 h) este înlocuit din ce în ce mai mult cu testul Hamburger (sau sedimentul urinar cantitativ timp de 3 h); la ora actuală testul Adiss – Hamburger exprimă rezultatele (elemente celulare pe mL și pe minut) folosind o cantitate de urină recoltată timp de 3 ore;
- Tehnica recoltării: prima urină de dimineață se aruncă; pacientul rămâne la pat, se recoltează următoarea urină la un interval de 3 ore consumând o cantitate minimă de lichide (125 mL – 250 mL de lichide în funcție de recomandările medicului); se recomandă utilizarea unui urocultor; se aduce la laborator, într-un interval cât mai scurt, toată cantitatea de urină recoltată.
pentru ANTIGENE URINARE – Mycoplasme, Chlamydia din secreția uretrală (la bărbați):
- Recomandări generale: recoltarea se face în recipient steril de unică folosință; se recoltează 20-40 mL de urină, din urina de dimineață (de preferat primul jet); este recomandată recoltarea fără ca pacientul să fie sub un anumit tratament antibiotic (sau sunteți rugat să precizați tratamentul sistemic administrat);
- Recomandări de transport: proba recoltată trebuie adusă la laborator în maxim 2 ore de la recoltare; dacă termenul de 2 ore nu poate fi respectat, eșantionul de urină poate fi păstrat la frigider la 2-8º C dar nu mai mult de 18 ore; pacientul va comunica laboratorul ora la care a efectuat recoltarea.
- Condiții de recoltare pentru exsudatul faringian: recoltarea se face dimineață înainte de ingestia oricărui aliment solid sau lichid și înainte de a se efectua igiena gurii (periajul, pastă de dinți, apa de gură pot modifica flora bacteriană de la nivelul faringelui); dacă acest lucru nu se poate realiza, exsudatul faringian se poate recolta după minim 4 ore de la ingestia de alimente sau efectuarea igienei bucale;
- Condiții de recoltare pentru raclajul lingual: recoltarea se face cu același tip de pregătire ca și pentru exsudatul faringian; testul urmărește identificarea fungilor (micozelor) în zona oro-faringiană;
- Condiții de recoltare pentru antigenul streptococic / test rapid: recoltarea se face cu același tip de pregătire ca și pentru exsudatul faringian; testul urmărește antigenelor streptococului beta hemolitic localizate în zona amigdaliană, cel mai frecvent în criptele amigdalelor;
- Condiții de recoltare pentru exsudatul nazal / secrețiile nazale: înainte de recoltare, nu se vor administra decongestionante nazale (picături) și nu se va efectua toaleta locală;
- Notă: recoltarea secrețiilor oro-faringiene se efectuează înaintea începerii tratamentului antibiotic; pentru monitorizarea răspunsului la tratamentul antibiotic este indicată repetarea recoltării după 2 – 7 zile de la ultimă doză de antibiotic administrată; dacă recoltarea se efectuează sub tratament antibiotic, acest lucru trebuie precizat (posibile rezultate fals negative).
- Condiții de recoltare: pentru a preveni contaminarea sputei cu flora oro-faringiană este recomandată o toaletă în a zonei cu o infuzie de mușețel în apă cu sare (gargară) eventual și administrarea de mucolitice în pre-ziua recoltării ; sputa se recoltează din expectorația de dimineață, când pacientul își face de obicei „toaleta bronhiilor”; sputa se colectează într-un recipient steril (cel mai adesea un urocultor steril cu gura largă); este important să se preleveze sputa propriu-zisă și nu saliva; transportul se face în maxim 2 ore de la prelevare.
- Indicații de internare: dacă autorecoltarea sputei nu este posibilă, este indicată internarea pacientului într-o secție ORL sau pneumologie pentru a efectua recoltarea sputei cu ajutorul bronhoscopului respectiv prin spălătură gastrică (la copii care înghit sputa);
- Notă: recoltarea sputei se efectuează înaintea începerii tratamentului antibiotic; pentru monitorizarea răspunsului la tratamentul antibiotic este indicată repetarea recoltării după 2 – 7 zile de la ultimă doză de antibiotic administrată; dacă recoltarea se efectuează sub tratament antibiotic, acest lucru trebuie precizat (posibile rezultate fals negative).
- Recoltarea secreției vaginale la femei: pentru recoltarea probelor ginecologice la femei, se recomandă evitarea contactului sexual și irigațiile vaginale cu 48 ore înaintea recoltării; pentru culturi din secreții vaginale și/sau cervicale se recomandă întreruperea oricărui tratament antibiotic și local cu 5 zile înaintea recoltării; este indicată recoltarea în cadrul unui cabinet de ginecologie;
- Recoltarea secreției uretrale la bărbați: în cazul secreției din șanțul balano-prepuțial se recomandă evitarea toaletei locale înaintea recoltării; se recomandă ca recoltarea să nu se efectueze dacă pacientul este sub un anumit tratament antibiotic; este indicată recoltarea în cadrul unui cabinet de dermato-venerologie sau urologie;
- Recoltarea pentru Chlamydia spp și a micoplasmelor uro-genitale; acest tip de recoltări se efectuează numai într-un cabinet de ginecologie, dermato-venerologie sau urologie; pentru instrucțiuni specifice de recoltare consultați secțiunea ghidului de recoltare pentru personalul medical.
- Recoltarea secreției otice (din ureche): recoltarea se face înaintea de a face toaleta urechii și a aplica tratamente locale; se recomandă întreruperea oricărui tratament antibiotic pe cale orală și locală; este indicată recoltarea în cadrul unui cabinet ORL;
- Recoltarea secreției conjunctivale (din sacul conjunctival inferior al ochiului): recoltarea se face fără a toaleta fața în prealabil, fără a folosi produse de machiaj sau alte produse dermatocosmetice; se recomandă întreruperea oricărui tratament antibiotic pe cale orală și locală; este indicată recoltarea în cadrul unui cabinet de oftalmologie;
- Recoltarea secrețiilor purulente: recoltarea se face fără a toaleta leziunea în prealabil și fără a aplica tratamente locale, de obicei atunci când schimbăm pansamentul; se recomandă întreruperea oricărui tratament antibiotic pe cale orală și locală (dacă este posibil); dacă întreruperea tratamentului antibiotic general nu este posibilă se recomandă să precizați antibioticul administrat; este indicată recoltarea în cadrul unui cabinet de chirurgie.
- Recomandări generale: recoltarea testului PAP / PAPANICOLAU se efectuează în afara perioadei menstruale, ideal în perioada de mijloc a ciclului menstrual, la 3 luni de la recoltarea anterioară, ideal la 6 luni pentru prevenția eficientă;
- Alte recomandări generale: cu 48 ore înainte de recoltare trebuiesc evitate raporturile sexuale, alte tratamente intravaginale (lavaj, creme intravaginale, dezinfectante, lubrifiante, etc), tampoane intravaginale, etc
- Notă: acest examen se efectuează numai în cadrul unui cabinet de ginecologie sau dermato-venerologie.
pentru SPERMOGRAMĂ:
- Recomandări generale: este indicată o perioadă de abstinență între 2 și 7 zile (ideal 3 zile) adică abstinența ejaculării în urma contactului sexual sau masturbării; cu o 1 săptămână înainte de recoltare se va opri medicația în curs, dacă acest lucru este posibil; sperma va fi obținută prin masturbare; nu este recomandată recoltarea în urma unui contact sexual sau în prezervativ; se recomandă colectarea unui ejaculat complet, în recipientul steril (urocultor); recoltarea se realizează după micțiune; pacientul își va spăla mâinile și penisul cu săpun pentru a reduce riscul de contaminare a probei; se clătește penisul cu apă din abundență pentru înlăturarea urmelor de săpun și se folosește pentru îndepărtarea apei un prosop de unică folosință; se va colecta în recipientul steril întreaga cantitate de spermă; în cazul probelor recoltate extern (în alte locații), pe cererea de analize trebuie menționat intervalul de timp dintre recoltare și predarea probei biologice către personalul din cadrul laboratorului;
- Condiții de transport: eșantionul recoltat trebuie introdus în lucru în 30 minute sau maxim la 3 ore după recoltare în condițiile în care a fost menținut la o temperatură de 37 grade Celsius;
- Notă: în cazul unei prime evaluări, se recomandă colectarea a 2 probe, la un interval minim de 7 zile și maxim 3 săptămâni, păstrând aceeași perioadă de abstinență (în cazul în care valorile variază foarte mult, se recomandă analize suplimentare)
pentru SPERMOCULTURĂ (culturi microbiologice):
- Recomandări generale: se respectă instrucțiunile generale de la spermogramă dacă concomitent aveți de efectuat și această analiză (vedeți recomandările mai sus); recoltarea spermoculturii se face după urinat;
- Condiții de transport: dacă recoltarea nu are loc la laborator, proba trebuie adusă în cel mai scurt timp posibil la laborator (în 2 – 3 ore), recipientul fiind ținut într-un buzunar cât mai aproape de corp (la 36 – 37 grade Celsius);
- Notă: recoltarea trebuie efectuată înainte de începerea unui tratament antibiotic sau după 5 zile de la ultima doză de antibiotic administrată; dacă faceți recoltarea sub tratament antibiotic, sunteți rugați să precizați acest lucru.
pentru COPROCULTURĂ:
- Recomandări generale: se folosește un coprocultor cu mediu de transport; pacientul își auto-recoltează cu spatula coprocultorului steril aproximativ 5 g din materii fecale proaspăt emise, din 3 zone diferite, cu eventuale porțiuni de mucus, sânge, puroi; coprocultorul cu proba trebuie adus la laborator închis etanș; dacă proba intră în lucru în primele 2 – 4 ore de la recoltare, se poate folosi și un coprocultor fără mediu de transport;
- Notă: coprocultura trebuie efectuată înainte de începerea unui tratament antibiotic sau după 5 zile de la ultimă doză de antibiotic administrată. atunci când se face sub tratament antibiotic, acest lucru trebuie precizat, precum şi antibioticul administrat.
pentru EXAMENE PARAZITOLOGICE și COPRO_ANTIGENE (Giardia, H.Pylori, etc):
- Recomandări generale: se folosește un recipient fără mediu de transport (coprorecoltor) și cu spatulă primit de la laborator; se prelevează din materiile fecale cu spatula coprorecoltorului 1-2 spatule și se introduc în coprorecoltor; coprorecoltorul se închide ferm cu capac și se aduce la laborator;
- Notă: din cauza intermitenței eliminării paraziților se recomandă efectuarea a trei probe pentru a crește rata diagnosticării;
pentru AMPRENTA ANALĂ (ouă de Enterobius Vermicularis / oxiuri):
- Recomandări generale: deoarece acest parazit este identificat în pliurile anale în prima parte a dimineții, se va folosi o bandă adezivă transparentă (scotch) care va fi lipită pe lama de sticlă furnizată de laborator; recoltarea se realizează dimineața înainte de efectuarea toaletei perianale sau a scaunului. la recoltare se învelește degetul cu o bandă adezivă cu adezivul în exterior; degetul astfel pregătit se introduce în zona perianală a pacientului pe o distanță de 5 mm, se șterg pliurile anale prin rotirea ușoară a tamponului astfel încât eventualele ouă din pliurile mucoasei anale să fie desprinse și să adere de bandă adezivă; apoi scotch-ul se lipește pe lama de sticlă care se aduce la laborator.
pentru determinarea FOB / hemoragii oculte fecale:
- Recomandări generale: se respectă indicațiile generale prezentate la examenul coproparazitologic;
- Notă: înaintea recoltării se recomandă ca pacientul să aibă pe o perioada de 2 -3 zile un regim alimentar format din lactate, cartofi, făinoase. Se vor evita carnea, ouăle, legumele verzi, medicamentele care conțin fier;
pentru PROBA DE DIGESTIE:
- Recomandări generale: se respectă indicațiile generale prezentate la examenul coproparazitologic;
- Notă: timp de 2-3 zile înainte de recoltare se va ține un regim alimentar strict format din: cartofi (200-300 g/zi), unt (50-60 g/zi), carne (200 g/zi); pentru recoltare se folosește un recipient fără mediu de transport (coprorecoltor) și cu spatulă primit de la laborator; se prelevează din materiile fecale cu spatulă coprorecoltorului 1-2 spatule și se introduc în coprorecoltor; coprorecoltorul se închide ferm cu capac și se aduce la laborator.
Pregătirea pentru imagistică este esențială pentru a obține imagini clare și diagnostice corecte. Nerespectarea pregătirii poate duce la rezultate neconcludente și la necesitatea reprogramării.
- Ecografia abdominală (ficat, colecist, pancreas, rinichi):
- Repaus alimentar (fără mâncare, băuturi acidulate sau cafea) cu cel puțin 4-6 ore înainte de investigație. Acest lucru reduce gazele intestinale și asigură că vezica biliară (colecistul) este plină și vizibilă.
- Este permis consumul de apă plată (cantități mici).
- Ecografia pelvină (suprapubiană - vezică, uter, ovare, prostată):
- Necesită vezica urinară plină. Se recomandă consumul a 1 - 1.5 litri de apă plată cu o oră înainte de procedură și abținerea de la a urina.
- Ecografia transvaginală:
- Spre deosebire de cea pelvină, aceasta necesită vezica urinară goală. Pacienta va fi rugată să urineze imediat înainte de procedură.
- Endoscopia digestivă superioară (gastroscopia):
- Repaus alimentar și hidric strict (fără mâncare, fără apă, fără fumat) cu cel puțin 6-8 ore înainte de procedură, de obicei de la miezul nopții.
- Colonoscopia:
- Pregătire complexă care începe cu 2-3 zile înainte, printr-o dietă săracă în fibre (fără fructe, legume, semințe, cereale integrale).
- Cu o zi înainte, se consumă doar lichide clare (apă, ceai, supă strecurată).
- În după-amiaza/seara de dinaintea procedurii, se administrează o soluție laxativă specială (ex. Fortrans, Eziclen) conform protocolului medicului, pentru a curăța complet colonul.
- CT (Tomografie computerizată) cu substanță de contrast:
- Repaus alimentar cu 4-6 ore înainte.
- Este esențială efectuarea recentă a analizelor de sânge pentru creatinină și uree, pentru a evalua funcția renală.
- Hidratare corespunzătoare cu apă plată înainte și după test.
- Informați medicul despre orice alergie, în special la iod.
- RMN (Rezonanță magnetică):
- Repaus alimentar 4-6 ore (în special pentru RMN abdominal sau pelvin).
- Siguranța este prioritară: Pacientul nu trebuie să aibă obiecte metalice (bijuterii, agrafe, ceas) sau implanturi medicale incompatibile (stimulator cardiac, anumite clipuri anevrismale, implant cohlear). Informați tehnicianul despre orice intervenție chirurgicală sau implant metalic.
Sânge
↑ SusAcestea sunt testele de bază, efectuate frecvent pentru a oferi o imagine de ansamblu asupra stării generale de sănătate, de la numărul de celule sanguine la funcția organelor vitale.
Hemoleucograma completă (HLC)
Hemoleucograma evaluează componentele celulare ale sângelui și este esențială în diagnosticarea anemiilor, infecțiilor sau a altor afecțiuni hematologice.
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată (valori scăzute / crescute) |
|---|---|---|---|
| Număr eritrocite (hematii) | Femei: 4,2 - 5,4 / Bărbați: 4,7 - 6,1 | mil./µL | Scăzute: Anemie. Crescute: Policitemie (poate indica deshidratare, boli pulmonare sau o afecțiune a măduvei osoase). |
| Hemoglobină (Hb) | Femei: 12 - 16 / Bărbați: 14 - 18 | g/dL | Scăzută: Anemie (diverse cauze: deficit de fier, sângerări etc.). Crescută: Policitemie. |
| Hematocrit (Ht) | Femei: 37 - 47% / Bărbați: 42 - 52% | % | Scăzut: Anemie. Crescut: Deshidratare, policitemie. |
| Indici eritrocitari (VEM, HEM, CHEM, RDW) | Variază | fL, pg, g/dL, % | Ajută la clasificarea anemiilor (ex. VEM scăzut în deficitul de fier, VEM crescut în deficitul de B12). |
| Reticulocite | 0.5 - 2.5 | % | Scăzute: Producție insuficientă de hematii de către măduvă (ex. anemie aplastică). Crescute: Răspunsul măduvei la o anemie (ex. după o sângerare sau în anemie hemolitică). |
| Număr leucocite (globule albe) | 4.000 - 10.000 | /µL | Scăzute (leucopenie): Risc crescut de infecții (poate indica boli autoimune, afecțiuni ale măduvei, infecții virale severe). Crescute (leucocitoză): Infecții (bacteriene/virale), inflamație, stres, leucemie. |
| ▸ Neutrofile | 40 - 70% | % | Scăzute (neutropenie): Risc sever de infecții bacteriene. Crescute (neutrofilie): Infecții bacteriene acute. |
| ▸ Limfocite | 20 - 40% | % | Scăzute (limfopenie): Boli autoimune, infecții (HIV). Crescute (limfocitoză): Infecții virale (mononucleoză), leucemie limfocitară. |
| ▸ Monocite | 2 - 8% | % | Crescute (monocitoză): Infecții cronice (tuberculoză), boli autoimune. |
| ▸ Eozinofile | 1 - 4% | % | Crescute (eozinofilie): Reacții alergice, astm, infecții parazitare. |
| ▸ Bazofile | 0,5 - 1% | % | Crescute (bazofilie): Reacții alergice, anumite tipuri de leucemie. |
| Număr trombocite (plachete) | 150.000 - 450.000 | /µL | Scăzute (trombocitopenie): Risc de sângerare. Crescute (trombocitoză): Risc de tromboză (formare de cheaguri). |
| VSH (Viteza de sedimentare a hematiilor) | < 15 (B) / < 20 (F) | mm/h | Crescut: Marker nespecific de inflamație, infecție, boli autoimune sau cancer. |
Biochimia serică
Aceste teste măsoară diverse substanțe chimice din sânge, oferind informații vitale despre metabolism și funcționarea unor organe cheie precum ficatul și rinichii.
Profilul renal și metabolic
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Uree serică | 15 - 45 | mg/dL | Scăzută: Rar, poate indica malnutriție severă sau boală hepatică avansată. Crescută: Insuficiență renală, deshidratare, dietă hiperproteică, sângerări digestive. |
| Creatinină serică | Femei: 0,6 - 1,1 / Bărbați: 0,7 - 1,3 | mg/dL | Scăzută: Masă musculară redusă, sarcină. Crescută: Insuficiență renală (acută sau cronică), obstrucții urinare. |
| Acid uric seric | Femei: 2.4 - 5.7 / Bărbați: 3.4 - 7.0 | mg/dL | Scăzut: Rar, poate fi asociat cu anumite afecțiuni genetice. Crescut: Gută, insuficiență renală, chimioterapie, consum de alcool. |
Profilul hepatic și pancreatic
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| TGO (AST) | < 40 | U/L | Crescut: Leziuni hepatice (hepatită, ciroză), infarct miocardic, leziuni musculare. |
| TGP (ALT) | < 41 | U/L | Crescut: Leziuni hepatice (marker mai specific decât TGO). |
| GGT | Femei: < 38 / Bărbați: < 55 | U/L | Crescut: Afecțiuni hepatobiliare, consum de alcool, anumite medicamente. |
| Fosfataza alcalină (ALP) | 40 - 150 | U/L | Crescută: Boli hepatice colestatice (obstrucție biliară), boli osoase (ex. boala Paget, metastaze), sarcină. |
| Bilirubină totală | 0,3 - 1,2 | mg/dL | Crescută: Boli hepatice, obstrucție biliară, hemoliză (distrugerea globulelor roșii). |
| Bilirubină directă | 0 - 0.3 | mg/dL | Crescută: Obstrucție biliară, hepatită. |
| Bilirubină indirectă | 0.2 - 0.8 | mg/dL | Crescută: Hemoliză, sindrom Gilbert. |
| Amilaza serică | 28 - 100 | U/L | Crescută: Pancreatită acută, oreion, obstrucție a ductului pancreatic. |
Profilul proteic
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Proteine totale serice | 6.4 - 8.3 | g/dL | Scăzute: Malnutriție, boli hepatice severe, sindrom nefrotic. Crescute: Deshidratare, inflamații cronice, mielom multiplu. |
| Albumina serică | 3.5 - 5.2 | g/dL | Scăzută: Boli hepatice, sindrom nefrotic, malnutriție, inflamații severe. |
Profilul glucidic și evaluarea rezistenței la insulină
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Glicemie à jeun | 70 - 99 | mg/dL | Scăzută (hipoglicemie): Poate cauza simptome severe. Crescută (hiperglicemie): Prediabet, diabet zaharat. |
| Hemoglobină glicozilată (HbA1c) | |||
| ▸ Normal | < 5,7% | % | Control glicemic bun. |
| ▸ Prediabet | 5,7% - 6,4% | % | Risc crescut de a dezvolta diabet. |
| ▸ Diabet | ≥ 6,5% | % | Confirmă diagnosticul de diabet. |
| Indice HOMA-IR | < 2.5 - 3.0 | - | Crescut: Indică rezistență la insulină, un factor de risc major pentru diabet tip 2 și boli cardiovasculare. |
Profilul lipidic complet
| Parametru | Nivel optim | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Colesterol total | < 200 | mg/dL | Crescut: Risc crescut de boală cardiovasculară aterosclerotică. |
| Colesterol LDL ("rău") | < 100 | mg/dL | Crescut: Principalul factor de risc pentru formarea plăcilor de aterom. |
| Colesterol HDL ("bun") | ≥ 60 | mg/dL | Scăzut: Risc crescut de boală cardiovasculară. Nivelurile ridicate sunt protectoare. |
| Colesterol VLDL | 5 - 40 | mg/dL | Crescut: Contribuie la ateroscleroză. |
| Trigliceride | < 150 | mg/dL | Crescute: Risc cardiovascular. Foarte crescute (>500) pot cauza pancreatită. |
| Lipide totale | 400 - 800 | mg/dL | Crescute: Indică o dislipidemie generală. |
Electroliți și markeri inflamatori
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Sodiu (Na) | 136 - 145 | mmol/L | Scăzut (hiponatremie) / Crescut (hipernatremie): Dezechilibre hidrice severe, afecțiuni renale sau endocrine. |
| Potasiu (K) | 3,7 - 5,1 | mmol/L | Scăzut (hipokaliemie) / Crescut (hiperkaliemie): Risc de aritmii cardiace severe. |
| Clor (Cl) | 97 - 105 | mmol/L | Variază de obicei împreună cu sodiul; important în echilibrul acido-bazic. |
| Calciu seric total | 8.6 - 10.2 | mg/dL | Scăzut (hipocalcemie): Tetanie, crampe. Crescut (hipercalcemie): Boli paratiroidiene, anumite cancere. |
| Calciu ionic | 4.65 - 5.25 | mg/dL | Scăzut / Crescut: Reflectă mai precis statusul calciului activ biologic. |
| Magneziu (Mg) | 1,6 - 2,6 | mg/dL | Scăzut (hipomagneziemie): Aritmii, crampe musculare. |
| Sideremie (Fier seric) | Femei: 50 - 170 / Bărbați: 65 - 175 | µg/dL | Scăzută: Anemie prin deficit de fier. Crescută: Supraîncărcare cu fier (hemocromatoză). |
| Capacitatea totală de legare a fierului (TIBC) | 250 - 450 | µg/dL | Scăzută: Anemie cronică, hemocromatoză. Crescută: Deficit de fier. |
| Saturația transferinei (TSAT) | 20 - 50% | % | Scăzută: Deficit de fier. Crescută: Supraîncărcare cu fier. |
| Proteina C reactivă (CRP) | < 5 | mg/L | Crescută: Marker foarte sensibil de inflamație acută sau infecție. |
Profilul de coagulare
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Timp Quick / Timp de protrombină (PT) | 11 - 13.5 | secunde | Prelungit: Deficit de factori de coagulare (calea extrinsecă), boli hepatice, tratament anticoagulant. |
| Indice de protrombină (IP) | > 70 | % | Scăzut: Risc crescut de sângerare. |
| INR (International Normalized Ratio) | 0.8 - 1.2 | - | Crescut: Risc de sângerare. Este ținta terapeutică în tratamentul cu anticoagulante. |
| APTT (Timp de tromboplastină parțial activată) | 25 - 35 | secunde | Prelungit: Deficit de factori de coagulare (calea intrinsecă), tratament cu heparină. |
Urină
↑ SusAnaliza urinei, o procedură non-invazivă, este o "biopsie lichidă" a organismului, oferind informații cruciale despre funcția renală, starea de hidratare, infecții urinare și afecțiuni sistemice precum diabetul sau bolile hepatice. Excreția anumitor substanțe (glucoză, proteine, corpi cetonici) sau celule (leucocite, eritrocite) în urină semnalează adesea o problemă metabolică sau o leziune la nivelul tractului urinar, permițând un diagnostic precoce.
Sumarul de urină (examen biochimic)
| Parametru | Valoare normală | Explicație detaliată |
|---|---|---|
| Aspect / Culoare | Clar / Galben-pai | Culoarea reflectă starea de hidratare. Aspectul tulbure poate indica prezența de celule (infecție) sau cristale. |
| pH | 5,0 - 8,0 | Reflectă echilibrul acido-bazic al organismului. Un pH alcalin poate sugera o infecție urinară. |
| Densitate | 1.015 - 1.025 | Măsoară capacitatea rinichilor de a concentra urina. O densitate fixă, scăzută, poate indica o boală renală cronică. |
| Leucocite, Nitriți | Negativ | Prezența leucocitelor (piurie) și a nitriților (produși de bacterii) sunt semne clasice de infecție a tractului urinar. |
| Proteine, Glucoză | Negativ / Absente | Proteinuria este un semn important de afectare renală. Glicozuria apare când nivelul de zahăr din sânge depășește capacitatea de reabsorbție a rinichilor, de obicei în diabet. |
| Corpi cetonici | Negativ / Absenți | Apar în urină atunci când organismul folosește grăsimile ca sursă principală de energie, cum ar fi în diabetul necontrolat, înfometare sau diete ketogenice. |
| Bilirubină, Urobilinogen | Negativ / Normal | Prezența bilirubinei în urină indică o afecțiune hepatică sau biliară. Urobilinogenul poate crește în boli hepatice sau hemoliză. |
Sedimentul urinar (examen microscopic)
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Explicație detaliată |
|---|---|---|---|
| Leucocite | 0 - 5 | /câmp microscopic | Un număr crescut confirmă inflamația sau infecția tractului urinar. |
| Eritrocite | 0 - 2 | /câmp microscopic | Prezența sângelui (hematuria) poate indica infecții, calculi, tumori sau boli glomerulare. |
| Celule epiteliale | Rare | - | Prezența în număr mare a celulelor epiteliale renale poate indica o leziune tubulară. |
| Cilindri hialini | Rari / Absenți | - | Pot apărea după efort fizic intens sau în deshidratare. Nu sunt specifici unei boli. |
| Cristale | Absente sau rare | - | Prezența anumitor tipuri de cristale (ex. oxalat de calciu, acid uric) poate indica un risc crescut de formare a calculilor renali. |
Analize din urina colectată pe 24 de ore
Aceste teste necesită colectarea întregii cantități de urină produsă într-un interval de 24 de ore și oferă o imagine mai precisă asupra excreției anumitor substanțe.
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Raport Albumină/Creatinină (uACR) | < 30 | mg/g | Crescut (Micro/Macroalbuminurie): Cel mai important marker precoce pentru boala renală diabetică și riscul cardiovascular. |
| Proteine totale | < 140 | mg/24h | Crescute (proteinurie): Semn major de boală renală (ex. glomerulonefrită, nefropatie diabetică). |
| Clearance la creatinină | Femei: 88 - 128 / Bărbați: 97 - 137 | mL/min | Scăzut: Indică o reducere a ratei de filtrare glomerulară, adică insuficiență renală. |
| Cortizol liber urinar | Femei: 2 - 15 / Bărbați: 3 - 23 | mcg/24h | Crescut: Indicator important pentru diagnosticul sindromului Cushing. |
| Metanefrine urinare | Variază cu vârsta și sexul | µg/24h | Crescute: Foarte sugestiv pentru feocromocitom. |
Profil hormonal
↑ SusHormonii sunt mesageri chimici care reglează procese complexe, de la metabolism și creștere, la reproducere și starea de spirit.
Funcția tiroidiană
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| TSH | 0,27 - 4,2 | µUI/mL | Scăzut: Hipertiroidism. Crescut: Hipotiroidism. |
| FT4 (Tiroxina liberă) | 0,93 - 1,7 | ng/dL | Scăzut: Hipotiroidism. Crescut: Hipertiroidism. |
| FT3 (Triiodotironina liberă) | 3.1 - 6.8 | pmol/L | Scăzut: Hipotiroidism. Crescut: Hipertiroidism (în special boala Basedow-Graves). |
| Anti-TPO | < 34 | UI/mL | Crescuți: Marker principal pentru tiroidita autoimună Hashimoto, cea mai frecventă cauză de hipotiroidism. |
Hormonii sexuali
Notă: Valorile pentru hormonii feminini variază semnificativ în funcție de faza ciclului menstrual.
Explicația hormonilor sexuali
- Estradiol (E2): Principalul hormon estrogenic feminin, responsabil pentru dezvoltarea caracterelor sexuale secundare, reglarea ciclului menstrual și menținerea sănătății osoase. La bărbați, este prezent în cantități mici și are rol în funcția erectilă și producția de spermă.
- Progesteron: Hormon esențial pentru pregătirea uterului pentru sarcină și menținerea acesteia. Nivelul său crește semnificativ după ovulație, în faza luteală a ciclului.
- FSH (Hormonul foliculostimulant): La femei, stimulează creșterea și maturarea foliculilor ovarieni. La bărbați, este crucial pentru producția de spermă (spermatogeneză).
- LH (Hormonul luteinizant): La femei, un vârf brusc al LH declanșează ovulația. La bărbați, stimulează celulele Leydig din testicule să producă testosteron.
- Testosteron: Principalul hormon sexual masculin, responsabil pentru caracterele sexuale secundare, masa musculară, libidou și producția de spermă. La femei, este prezent în cantități mici și contribuie la libidou și la sănătatea oaselor și a mușchilor.
| Parametru | Fază / Sex | Valori normale | Unitate de măsură |
|---|---|---|---|
| Estradiol (E2) | Faza foliculară | 12,5 - 166 | pg/mL |
| Faza ovulatorie | 85,8 - 498 | pg/mL | |
| Faza luteală | 43,8 - 211 | pg/mL | |
| Post-menopauză | < 54,7 | pg/mL | |
| Progesteron | Faza foliculară | < 0,1 - 0,3 | ng/mL |
| Faza luteală | 1,2 - 15,9 | ng/mL | |
| Post-menopauză | < 0,1 - 0,2 | ng/mL | |
| FSH | Faza foliculară | 3,5 - 12,5 | mUI/mL |
| LH | Faza foliculară | 2,4 - 12,6 | mUI/mL |
| Testosteron | Bărbați (adulți) | 2,8 - 8,0 | ng/mL |
| Femei (adulte) | 0,06 - 0,82 | ng/mL |
Hormonii suprarenalieni, renali și markeri tumorali specifici
Acești hormoni sunt implicați în reglarea tensiunii arteriale, a răspunsului la stres și a echilibrului hidric al organismului.
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Cortizol seric (ora 8:00) | 133 - 537 | nmol/L | Scăzut: Insuficiență suprarenaliană (boala Addison). Crescut: Sindrom Cushing, stres. |
| Aldosteron | Variază cu postura | ng/dL | Scăzut: Hipoadosteronism. Crescut: Hiperaldosteronism primar (adenom suprarenalian), cauză de hipertensiune secundară. |
| Renina plasmatică directă | Variază cu postura | µUI/mL | Scăzută: Hiperaldosteronism primar. Crescută: Hipertensiune renovasculară. |
| Metanefrine libere plasmatice | Metanefrina: <65 / Normetanefrina: <196 | pg/mL | Crescute: Foarte specific pentru feocromocitom. |
| ADH (Hormon antidiuretic) | 0 - 13 | pmol/L | Scăzut: Diabet insipid central. Crescut: Sindrom de secreție inadecvată de ADH (SIADH). |
| PSA (Antigen specific prostatic) | < 4.0 | ng/mL | Crescut: Hiperplazie benignă de prostată, prostatită, cancer de prostată. |
| Free PSA | Raport > 0.25 | - | Raport scăzut: Risc crescut de cancer de prostată, când PSA total este între 4-10 ng/mL. |
Speciale
↑ SusAceste teste avansate sunt recomandate de medic pentru a investiga afecțiuni specifice, de la statusul nutrițional și imunitar, la funcții endocrine complexe.
Markeri ai sistemului imunitar și boli infecțioase
Electroforeza proteinelor serice și imunofixarea
Electroforeza separă proteinele din sânge în fracțiuni. Atunci când se suspectează prezența unei proteine anormale (o componentă monoclonală, "vârf M"), se efectuează imunofixarea (imunotiparea). Această tehnică identifică cu precizie tipul de proteină monoclonală (ex. IgG kappa, IgA lambda), fiind esențială pentru diagnosticul mielomului multiplu și al altor gamapatii monoclonale.
| Parametru | Procent | Valoare absolută | Unitate de măsură |
|---|---|---|---|
| Proteine totale | - | 6,0 – 8,3 | g/dL |
| Albumină | 50 - 60% | 3,5 – 5,0 | g/dL |
| Globuline Gamma | 12 - 22% | 0,7 – 1,6 | g/dL |
Imunoglobulinele
Acestea sunt anticorpii produși de sistemul imunitar. Dozarea lor este utilă în evaluarea stării imunitare.
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Explicație detaliată |
|---|---|---|---|
| Imunoglobulina A (IgA) | 70 - 400 | mg/dL | Scăzută: Imunodeficiență selectivă de IgA. Crescută: Boli hepatice, infecții cronice. |
| Imunoglobulina G (IgG) | 700 - 1600 | mg/dL | Scăzută: Imunodeficiențe. Crescută: Infecții cronice, boli autoimune, mielom multiplu (monoclonal). |
| Imunoglobulina M (IgM) | 40 - 230 | mg/dL | Scăzută: Imunodeficiențe. Crescută: Infecție acută, macroglobulinemie Waldenström (monoclonal). |
| Imunoglobulina E (IgE) | < 100 | kU/L | Crescută: Boli alergice (astm, rinită), dermatită atopică, infecții parazitare. |
Markeri pentru boli infecțioase
| Parametru | Rezultat normal | Semnificație clinică detaliată |
|---|---|---|
| Ac HIV 1+2 | Negativ / Non-reactiv | Pozitiv (Reactiv): Indică prezența anticorpilor împotriva virusului imunodeficienței umane, sugerând infecția HIV. Necesită teste de confirmare. |
| Ac HCV | Negativ / Non-reactiv | Pozitiv (Reactiv): Indică prezența anticorpilor împotriva virusului hepatitic C, sugerând o infecție prezentă sau trecută. Necesită testare ARN-VHC pentru a confirma infecția activă. |
| RPR / VDRL | Negativ / Non-reactiv | Pozitiv (Reactiv): Test de screening pentru sifilis. Un rezultat pozitiv necesită teste de confirmare specifice (ex. TPHA, FTA-ABS). |
Stres oxidativ
↑ SusAcest panel evaluează echilibrul nutrițional și nivelul de stres la care sunt supuse celulele organismului. Deficiențele de vitamine sau minerale, precum și un exces de radicali liberi, pot sta la baza multor afecțiuni cronice.
Vitamine și Oligoelemente
Evaluarea nivelurilor de vitamine și minerale esențiale.
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Vitamina D (25-OH) | Optim: 30 - 100 | ng/mL | Scăzută: Risc crescut de osteoporoză, infecții, boli autoimune. Crescută (toxicitate): Rară, poate cauza hipercalcemie. |
| Vitamina B12 | ~200 - 900 (variază) | pg/mL | Scăzută: Anemie megaloblastică, simptome neurologice. Crescută: Boli hepatice, anumite leucemii. |
| Folat (Vitamina B9) | > 4.6 | ng/mL | Scăzut: Anemie megaloblastică, risc de defecte de tub neural în sarcină. |
| Vitamina A (Retinol) | 0.3 - 0.7 | mg/L | Scăzută: Probleme de vedere (orbire nocturnă). Crescută: Toxicitate hepatică. |
| Vitamina E (Tocoferol) | 5.5 - 17 | mg/L | Scăzută: Rară, poate cauza probleme neurologice. Rol antioxidant. |
| Vitamina C | 0.6 - 2.0 | mg/dL | Scăzută: Scorbut, imunitate scăzută. |
| Zinc | 70 - 120 | µg/dL | Scăzut: Imunitate deficitară, vindecare lentă a rănilor, căderea părului. |
| Cupru | 75 - 145 | µg/dL | Scăzut: Anemie, probleme neurologice. Crescut: Boala Wilson. |
| Seleniu | 60 - 120 | µg/L | Scăzut: Funcție tiroidiană afectată, imunitate scăzută. |
Markeri ai Stresului Oxidativ
Stresul oxidativ apare când există un dezechilibru între producția de radicali liberi și capacitatea organismului de a-i neutraliza (antioxidanți).
| Parametru | Valori normale (Interval de referință) | Unitate de măsură | Semnificație clinică detaliată |
|---|---|---|---|
| Glutation peroxidaza (GPX) | Variază (ex: 28 - 74) | U/g Hb | Scăzută: Capacitate antioxidantă redusă. Este o enzimă cheie în neutralizarea radicalilor liberi. |
| Superoxid dismutaza (SOD) | Variază | U/mL | Scăzută: Protecție antioxidantă deficitară. Prima linie de apărare împotriva stresului oxidativ. |
| Malondialdehida (MDA) | < 2.5 | µmol/L | Crescută: Marker principal al peroxidării lipidice (distrugerea grăsimilor celulare). Indică leziuni celulare active. |
| Capacitatea antioxidantă totală (TAS) | Variază (ex: > 1.3) | mmol/L | Scăzută: Rezerve antioxidante epuizate, risc crescut de daune celulare. |
| Index Omega-3 | Nivel optim: > 8% | % | Scăzut: Risc cardiovascular crescut, status pro-inflamator. Acizii Omega-3 sunt antiinflamatori. |
| Raport Omega-6 / Omega-3 | Raport optim: ~3:1 | - | Crescut: Indică o dietă pro-inflamatorie, care contribuie la stresul oxidativ. |
Imagistică
↑ SusEcografia abdominală
Ce investighează: Ecografia abdominală este o metodă de diagnostic neinvazivă, neiradiantă și larg accesibilă care utilizează ultrasunete pentru a vizualiza în timp real organele interne din abdomen. Este adesea prima investigație imagistică recomandată pentru o gamă largă de simptome abdominale.
Organe vizate: Ficatul, colecistul (vezica biliară), căile biliare, pancreasul, splina, rinichii, vezica urinară, prostata la bărbați, uterul și ovarele la femei, precum și vasele mari de sânge (aorta, vena cavă).
Ce diagnostice pot fi confirmate:
- Afecțiuni hepatice: Steatoza hepatică ("ficat gras"), ciroza, chisturi, hemangioame, tumori benigne sau maligne.
- Afecțiuni biliare: Litiaza biliară (pietre la fiere), colecistita (inflamația colecistului), polipi, tumori.
- Afecțiuni pancreatice: Pancreatita acută sau cronică (modificări de structură), chisturi, tumori.
- Afecțiuni splenice: Splenomegalia (mărirea splinei) în contextul bolilor hepatice sau hematologice.
- Afecțiuni renale: Litiaza renală (pietre la rinichi), hidronefroza (dilatarea rinichului), chisturi, tumori.
- Alte: Anevrism de aortă abdominală, prezența de lichid liber în abdomen (ascită).
Ce nu poate confirma: Ecografia este limitată în vizualizarea structurilor pline cu aer (stomac, intestine), fiind mai puțin utilă pentru diagnosticul gastritei, ulcerului sau al tumorilor intestinale. De asemenea, vizualizarea poate fi dificilă la pacienții obezi sau cu mult gaz intestinal.
Ecografia tiroidiană
Ce investighează: Este metoda de elecție pentru evaluarea structurii glandei tiroide. Utilizează ultrasunete pentru a măsura dimensiunile glandei și pentru a caracteriza orice leziune focală (nodul).
Organe vizate: Glanda tiroidă și ganglionii limfatici din regiunea cervicală.
Ce diagnostice pot fi confirmate:
- Detectarea și caracterizarea nodulilor tiroidieni (solizi, chistici, micști), evaluarea riscului de malignitate pe baza unor caracteristici specifice (scor EU-TIRADS).
- Diagnosticul gușii (mărirea glandei tiroide).
- Evaluarea aspectului în tiroidite autoimune (ex. tiroidita Hashimoto, unde glanda are un aspect hipoecogen și neomogen).
- Ghidarea puncției-biopsie cu ac fin pentru nodulii suspecți.
Ce nu poate confirma: Ecografia nu poate evalua funcția glandei tiroide. Un diagnostic de hipo- sau hipertiroidism se stabilește doar prin analize de sânge (TSH, FT4). De asemenea, nu poate confirma cu certitudine natura malignă a unui nodul; diagnosticul de certitudine se pune prin examen histopatologic (biopsie).
Ecografia renală, de artere renale și de glande suprarenale
Ce investighează: Această investigație combină ecografia standard a rinichilor cu tehnica Doppler pentru a evalua fluxul de sânge în arterele renale. Glandele suprarenale, situate deasupra rinichilor, pot fi și ele vizualizate.
Organe vizate: Rinichii (parenchim, sistem colector), arterele și venele renale, glandele suprarenale.
Ce diagnostice pot fi confirmate:
- Rinichi: Litiază, chisturi, tumori, hidronefroză, semne de boală cronică (rinichi micșorați, parenchim subțiat).
- Artere renale (Doppler): Stenoza de arteră renală, o cauză importantă de hipertensiune arterială secundară.
- Glande suprarenale: Poate detecta tumori suprarenaliene de dimensiuni mai mari (adenoame, feocromocitoame), deși CT-ul sau RMN-ul sunt mai sensibile pentru leziuni mici.
Ce nu poate confirma: Ecografia nu poate măsura direct funcția de filtrare a rinichilor (pentru aceasta sunt necesare creatinina serică și clearance-ul la creatinină). Vizualizarea glandelor suprarenale poate fi dificilă, în special la pacienții corpolenți.
Ecografia transvaginală
Ce investighează: Este o ecografie pelvină specializată, în care sonda ecografică se introduce în vagin. Această abordare permite obținerea unor imagini de înaltă rezoluție ale organelor genitale interne feminine, fiind superioară ecografiei abdominale pentru aceste structuri.
Organe vizate: Uterul, endometrul (mucoasa uterină), ovarele, trompele uterine (limitat), colul uterin.
Ce diagnostice pot fi confirmate:
- Afecțiuni uterine: Fibroame, aderențe, malformații uterine.
- Afecțiuni endometriale: Polipi, hiperplazie endometrială, evaluarea grosimii endometrului în funcție de ciclul menstrual.
- Afecțiuni ovariene: Chisturi ovariene, sindromul ovarelor polichistice, tumori ovariene.
- Confirmarea și monitorizarea sarcinii incipiente, inclusiv excluderea sarcinii extrauterine.
Ce nu poate confirma: Nu poate evalua permeabilitatea trompelor uterine (pentru aceasta este necesară histerosalpingografia). Nu poate vizualiza organele abdominale superioare.
Endoscopia digestivă superioară și colonoscopia
Ce investighează: Sunt proceduri endoscopice care permit vizualizarea directă a mucoasei tractului digestiv. Endoscopia superioară examinează esofagul, stomacul și duodenul, în timp ce colonoscopia examinează întregul colon și porțiunea terminală a intestinului subțire.
Organe vizate: Esofag, stomac, duoden (endoscopia); Colon, rect, ileon terminal (colonoscopia).
Ce diagnostice pot fi confirmate:
- Inflamații (esofagită, gastrită, duodenită, colită).
- Ulcer gastric sau duodenal.
- Infecția cu Helicobacter pylori (prin prelevare de biopsie).
- Boala de reflux gastroesofagian.
- Polipi colonici (care pot fi și îndepărtați în timpul procedurii - polipectomie), diverticuli.
- Boli inflamatorii intestinale (boala Crohn, colita ulcerativă).
- Tumori benigne sau maligne (cancer esofagian, gastric, colorectal). Permite prelevarea de biopsii pentru diagnostic de certitudine.
Ce nu poate confirma: Aceste proceduri nu pot vizualiza intestinul subțire în totalitate (pentru aceasta se folosește video-capsula endoscopică). De asemenea, nu oferă informații despre structurile din afara peretelui digestiv (ficat, pancreas etc.).
CT (Tomografie Computerizată) și RMN (Rezonanță Magnetică Nucleară)
Ce investighează: Sunt metode imagistice avansate, "secționale", care oferă imagini detaliate, multi-planare, ale întregului corp. CT-ul folosește raze X, fiind rapid și excelent pentru oase, plămâni și evaluări de urgență. RMN-ul folosește câmpuri magnetice și unde radio, nu iradiază și oferă un contrast superior pentru țesuturile moi (creier, articulații, ficat, organe pelvine).
Organe vizate: Practic orice organ din corp, în funcție de regiunea scanată (cap, torace, abdomen, pelvis, membre).
Ce diagnostice pot fi confirmate:
- Neurologie (RMN): Accidente vasculare cerebrale, tumori cerebrale, scleroză multiplă, hernii de disc.
- Oncologie (CT/RMN): Detectarea, stadializarea și monitorizarea răspunsului la tratament pentru majoritatea tipurilor de cancer.
- Abdomen (CT/RMN): Caracterizarea detaliată a leziunilor hepatice, pancreatice, renale sau suprarenaliene, adesea descoperite la ecografie.
- Traumatisme (CT): Metoda de elecție pentru evaluarea rapidă a leziunilor osoase și de organe interne în urgențe.
Angio-CT și Angio-RMN: Sunt variante specializate ale acestor tehnici, realizate cu substanță de contrast intravenoasă, care permit vizualizarea detaliată a vaselor de sânge (artere și vene) din orice regiune a corpului. Sunt esențiale pentru diagnosticul anevrismelor, stenozelor (îngustărilor), disecțiilor sau trombozelor vasculare.
Ce nu poate confirma: Nu pot evalua funcția unui organ (ex. un RMN hepatic poate arăta ciroza, dar funcția hepatică este dată de analizele de sânge). De asemenea, nu pot oferi un diagnostic de certitudine pentru cancer; acesta necesită confirmare prin biopsie.